医療解説

胆石(胆嚢結石)
熊本大学教授大学院医学薬学研究部消化器外科学分野 馬場秀夫
1.はじめに
人間の体内には時として「石」ができることがあります。これは体内の化学物質が「石」のように固まったものですが、医学的にはこれを「結石」と呼びます。結石ができやすい場所として、尿路、胆道(胆汁の通り道)が知られています。このうち胆道にできた結石のことを総称して「胆石」といいます。胆石は胆道内のできる場所によってさらに区別されており、胆嚢内にできたものを胆嚢結石、胆管内にできたものを胆管結石、肝臓内にできたものを肝内結石と呼んでいます。この中で、胆嚢結石が最も多く見られるため、一般的に「胆石」といえば胆嚢結石を意味します。今回はいわゆる「胆石」(胆嚢結石)について説明しましょう。
2.胆石は何故できる?
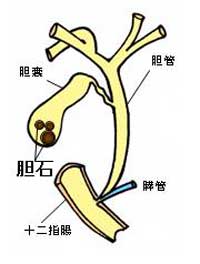
肝臓の細胞では胆汁という黄色い液体が作られています。胆汁の働きは大きく分けて二つあります。一つは体内の不要な物質を肝臓で処理し、便として排泄することです。胆汁は便の色の元になっています。もう一つは脂肪分の吸収を助ける働きです。肝臓で作られた胆汁は「胆管」と呼ばれる管の中を流れます。肝臓内の多数の小さな胆管が合流し、最終的に「総胆管」という管になります。総胆管は十二指腸につながっていて、胆汁は十二指腸内に流れ出ます。総胆管の途中に枝分かれがあり、その先端に洋なし型の袋状の臓器があります。これが胆嚢です。肝臓で作られた胆汁は、一時的に胆嚢内に溜められます。食事をとると胃や十二指腸から信号が出て胆嚢が収縮し、胆嚢内の胆汁が十二指腸へ流れ出る仕組みになっています。胆汁は胆嚢内に溜められている間に約10倍濃縮されます。この濃縮の過程で胆石ができるのです。(図1)
胆汁はビリルビン、コレステロール、胆汁酸、リン脂質などの成分で構成されています。胆石はビリルビンを主成分とする「色素結石」、コレステロールを主成分とする「コレステロール結石」、「その他の結石」に分類され、そのほとんどは色素結石かコレステロール結石です。
色素結石は大腸菌などによる胆道の細菌感染や低脂肪、高炭水化物の偏った食事などが原因と言われています。色素結石は戦前の日本で多く見られた胆石で、全体の70%前後を占めていました。戦後の食生活の欧米化に伴い、コレステロール結石の割合が増加し、最近では逆に全体の70%前後をコレステロール結石が占めるようになりました。水に溶けないコレステロールは、胆汁中の胆汁酸やリン脂質に包まれるようにして存在しています。高コレステロール血症などで胆汁中のコレステロールの量が増え、胆汁酸やリン脂質で包みきれなくなると胆汁中にコレステロールが析出してきます(過飽和の状態といいます)。この過飽和の状態が長く続くことでコレステロールが結晶を作り、結石が形成されると考えられています。
3.胆石の症状
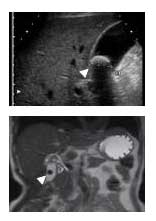
胆石は、人間ドックや職場検診などで偶然発見されることがよくあります(図2)。無症状の場合は「サイレント・ストーン」と呼び、胆石の7〜8割がこれにあたります。精密検査で胆嚢自体に異常がなければ、積極的な治療の対象とはなりません。しかし、胆石が長期間あると、低い確率ではありますが、胆嚢癌が発生することがありますので、無症状でも年に1回は腹部超音波検査による経過観察をおすすめします。
胆石の典型的な症状は食後の強い上腹部痛(みずおちから右上腹部の差し込むような痛み)で、「胆石発作」と呼びます。胆石発作は胆石が胆嚢の出口につまった時に起こり、発作の持続時間は10分から数時間とさまざまです(図3)。特に、天ぷらなど脂肪分が多い食事の後は、脂肪分を吸収するため多量の胆汁を出そうと胆嚢が強く収縮し、発作が起きやすくなります。人によっては鈍痛程度しか自覚しない人もいます。1cm以下の比較的小さな結石は、大きな胆石に比べて胆嚢の出口にはまり込みやすく、胆石発作を起こしやすいと言われています。胆石発作は再発する可能性が高いので、発作の経験がある場合は積極的治療をおすすめしています。また、胆嚢内に胆石が充満している場合や胆嚢自体の検査が十分できない場合も手術適応となります。胆嚢や胆管に細菌感染を合併すると発熱や黄疸を伴うことがあります。この場合は重篤な状況に発展する恐れがありますので直ちに診察を受けて下さい。
4.胆石の予防
胆石の予防には規則正しい食生活が重要です。空腹の時間が長いと、それだけ胆汁が胆嚢内に長時間停滞しますので、より濃縮され胆石ができやすくなります。「朝食抜き」などはよくありません。コレステロール結石に関しては、背景に高脂血症があることが多いので、食事のバランスに気をつけ(動物性脂肪を控え、食物繊維の多い食事)、適度な運動を行い、肥満を防ぐことが重要です。また、胆石がすでにある場合、胆石発作がいつ起こるかは予測できません。暴飲暴食は胆石発作の誘因になることがありますので注意しましょう。
5.胆石の治療
胆石の治療は、保存的治療(手術以外の方法)と手術的治療に分けられます。
保存的治療には胆石溶解療法と体外衝撃波による破砕療法があり、いずれも入院を必要としない治療です。胆石溶解療法は表面に石灰化を伴わない(軟らかい)コレステロール結石で、無症状であることが条件です。胆嚢の壁が厚くなっているなど、胆嚢自体に異常が認められた場合は適応ではありません。条件を満たしていても、完全に溶けてしまう頻度は、約1年の内服治療では20%以下で、確実な方法とは言えません。また、完全に溶けてしまっても、胆石をつくる「工場」である胆嚢が残っていますので、治療を中止すると再発する危険性があります。したがって、溶解療法後は食事療法などで再発を予防する必要があります。体外衝撃波による破砕療法にも条件があります。石灰化を伴った硬い胆石は割れにくく、3個以下の少ない胆石が適応となります。1回の治療では不十分なことが多く、繰り返し治療が必要です。この方法も胆嚢が残っていますので再発が考えられます。
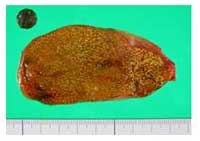
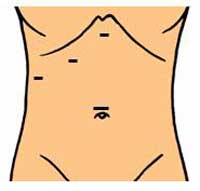
手術的治療には以前から行われていた開腹手術と、腹腔鏡手術があります。いずれの方法も、胆石を胆嚢とともに摘出しますので根治的治療と言えます(図4)。腹腔鏡手術では、腹部に1〜3cmの穴を3〜4か所開け(図5)、腹腔鏡という直径1cm程度のカメラを腹腔内に挿入します。腹腔内の様子をモニターに映し出し、それを見ながら胆嚢を摘出します。現在、胆嚢摘出術の90%以上が腹腔鏡手術で行われています。過去に上腹部の手術歴(胃潰瘍の手術など)がある人や胆嚢自体の炎症が高度の場合は開腹手術の適応となる場合があります。腹腔鏡手術の最大のメリットは、小さな傷で手術ができるため、術後の創痛が開腹手術に比べ軽いことです。したがって手術後の入院期間も短く、早期社会復帰が可能となります。胆嚢は胆汁を貯留し収縮することで腸内に胆汁を流す働きをしているだけですので、胆嚢を摘出しても消化・吸収にはほとんど影響はありません。まれに胆嚢摘出術を受けた後に上腹部の痛みや不快感を訴えられる患者さんがいます。これは胆嚢摘出後症候群と呼ばれていますが、その原因はよくわかっていません。
6.おわりに
胆石ができやすい人は生活習慣病になりやすい人とも言えます。胆石であれば手術で治すことができますが、こういう人では、心筋梗塞や脳卒中、糖尿病など大きな病気につながる危険性があります。日頃の生活に気をつけ予防に努めましょう。胆石発作の既往がある方は手術の適応となりますが、麻酔や手術の質や技術が向上し安全に手術が行われるようになってきましたので、安心して治療を受けて下さい。