すぱいすのページ

「あれんじ」 2011年10月1日号
【専門医が書く 元気!の処方箋】
「乳がん」のことをよく知ろう
| 乳がんの早期発見・早期治療を推進するキャンペーンのシンボル「ピンクリボン」を見かけませんか? 10月は、乳がんの早期発見・早期治療を啓発するための「乳がん月間」です。そこで今回は、乳がんの検査や治療に関する情報をお伝えします。 |
| 乳がんは増えているの? |
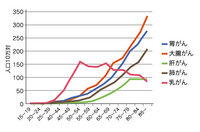
【図1】5大がん 年齢階層別がん罹患率(2005年)
財団法人がん研究振興財団 「がんの統計」より 乳がんは、わが国の女性のがんの中では最も発生頻度の高いがんです。最近では一年間に約5万人の女性が乳がんと診断され、女性が生涯に乳がんに罹患する確率は16人に1人と計算されています。さらに、他臓器のがんが主に60歳代以降の高年齢になってから発症するのに比べて、乳がんは40〜50代の女性に多いのが大きな特徴です(図1)。欧米の乳がん罹患率はわが国と比べて3〜4倍ですので、乳がんが増えている原因は生活スタイルの欧米化(晩婚、少子化、早い初潮、遅い閉経、食生活など)とされています。 |
| 乳がんの検査って? |
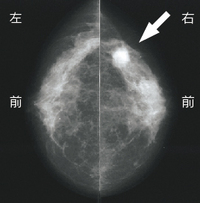
【図2】マンモグラフィ 頭尾方向撮影
乳がんの診断として重要な検査は、「視触診」に加え、「マンモグラフィ」「乳房超音波検査」などの画像診断と、生体から採取(生検)した細胞や組織を直接観察する「細胞組織学的検査」です。 |
| 早期発見のためには? |
|
乳がんの早期発見には「マンモグラフィ」、「超音波」などの画像診断による乳がん検診を受けることが不可欠です。視触診だけの検診は意味がありません。平成17年からは、厚生労働省の指導により各地方自治体による、視触診とマンモグラフィを組み合わせた検診が始まっています。マンモグラフィは、40歳代の女性には縦・横の2方向撮影を、50歳以上の女性には縦方向の1方向撮影を行うことになっており、隔年での検診が行われています。また、平成21年度からは一定の年齢の方にはクーポン券による無料検診が行われていますので、ぜひ検診に出かけてください。 |
| 大きく変わった乳がんの手術 |
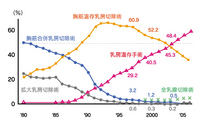
【図3】わが国における乳がん手術の変遷
Breast Cancer 15:2-4, 2008より 以前は、乳がんの手術といえば乳房を切除すること(乳房切除術)でした。しかも、胸筋を合併して切除していた時期もあったのです。しかし20年ほど前からは、比較的早期の乳がんに対して、乳がんの病巣とその周辺だけを、つまり乳腺を部分的に切除するような、乳房温存手術が行われるようになりました。最近では、60%以上の方が温存手術を受けておられます(図3)。この手術法が広く普及した理由は、手術を小さくして、温存した乳房に放射線療法を追加することで乳房切除術とほぼ同じ治療効果が得られることが分かったためです。 |
| 乳がんに対する薬物療法の進歩 |
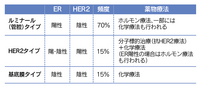
【表1】乳がんの新しい分類と薬物療法
ER:エストロゲン受容体、HER2:上皮増殖因子受容体2型、いずれも乳がん組織を 特殊な染色をすることで陽性、陰性を判断する。 最近、乳がんは、乳がん細胞がもつ性質でいくつかのタイプに分類されるようになりました(表1)。「ルミナール(管腔)タイプ」は、女性ホルモンであるエストロゲンの受容体(ER)が陽性で、上皮増殖因子受容体2型(HER2:ハーツーと呼びます)が陰性のタイプで、エストロゲンの働きを抑える「ホルモン療法」が効果を示します。また、HER2が陽性の「HER2タイプ」では、HER2の働きを抑える「分子標的治療薬」と抗がん剤による「化学療法」が有効です。さらに、ER陰性、HER2陰性のがんは「基底膜タイプ」と呼ばれ、「化学療法」のみが有用とされます。このように、薬物治療は、効果があると予想される患者さんや再発のリスクが高い患者さんを分類し適切に用いられることで、その効果を最大に発揮します。 |
| 乳がんに対するチーム医療 |
|
乳がんの検診、診断、治療などは専門化され、高度な医療となってきました。それだけに診断、治療に関わる医師だけではなく、薬剤師、看護師、放射線技師、検査技師、メディカルソーシャルワーカー、医療事務などのコメディカルが協力して、総合的に患者さんをサポートすることが必要です。 |
| 今回執筆いただいたのは |

熊本大学医学部附属病院
乳腺・内分泌外科 岩瀬弘敬教授 熊本大学医学部附属病院 がんセンター長 日本乳癌学会 理事 専門医 日本外科学会 指導医 専門医 代議員 日本内分泌外科学会 評議員 専門医 日本癌学会 評議員 日本臨床腫瘍学会 評議員 |