すぱいすのページ

「あれんじ」 2019年12月7日号
【元気の処方箋】
尿のトラブルはなぜ起きる? 過活働膀胱(かかつどうぼうこう)を知ろう
| 寒い季節はトイレが近くなるものですが、「それにしても回数が多い」あるいは「間に合わずに漏れることがある」といった経験をすると、心配です。そこで今回は、過活動膀胱についてお伝えします。(編集/坂本ミオ) |
| 【はじめに】こんな症状に困っていませんか? |

以下のような尿のトラブルに困っていませんか? |
| 【過活動膀胱ってどんな病気?】 |
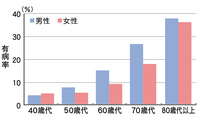
【図1】過活動膀胱の年代別有病率
[過活動膀胱の条件] 排尿回数1日8回以上かつ尿意切迫感週1回以上 [対象] 全国住民台帳から無作為に抽出した40歳以上の男女10,096人 [方法] 2002年11月に排尿に関する質問票を郵送。対象者がこれに自己記入して郵便で返送したものを解析した。 [解析数]4,570人(男性46%) [平均年齢]60.6歳 本間 之夫ほか:日本排尿機能学会誌 14(2):266:2003 [L20040317031]より改変 「尿意切迫感」が必ず現れる症状で、通常は「頻尿」や「夜間頻尿」、「切迫性尿失禁」を伴う病気とされています。 |
| 【原因は?】 |
|
過活動膀胱は膀胱の筋肉(排尿筋)が勝手に収縮してしまう不随意収縮によって起こります。このように勝手に筋肉が収縮する原因はさまざまです。 |
| 【どうやって診断するの?】 |

【図2】過活動膀胱症状質問票
下の症状がどのくらいの頻度でありましたか?この1週間のあなたの状態にもっとも近いものをひとつだけ選んで、点数の数字を○で囲んでください。 【過活動膀胱の診断基準】 尿意切迫感スコア(質問3)が2点以上、 かつ合計スコアが3点以上 過活動膀胱診療ガイドラインより 問診が主となりますが、過活動膀胱以外の“治療が必要な病気”がないか検査を行います。 |
| 【どんな治療があるの?】 |
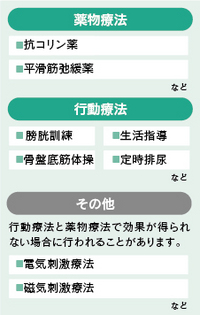
【図3】過活動膀胱の治療方法
過活動膀胱の治療には、主に「薬物療法」と「行動療法」があります 過活動膀胱の治療として主に薬物療法と行動療法があります(図3)。 |
| 【終わりに】重大な病気が隠れていることも早めに受診を |
|
過活動膀胱の診断には同じような症状を来す疾患を除外する必要があります。中にはがんなどの重大な病気が隠れていることもあるため、尿のトラブルを年齢のせいと決めつけず、早めに泌尿器科を受診することをお勧めします。 |
| 執筆いただいたのは |

熊本大学病院 泌尿器科 助教
福島 結美(ゆうみ)・日本泌尿器科学会専門医 2010年3月に久留米大学医学部医学科卒業後、国立病院機構熊本医療センター臨床研修医、熊本大学大学院生命科学研究部泌尿器科学分野医員、熊本市民病院医員、国立病院機構熊本医療センター医員などを経て、2019年4月から現職 |