すぱいすのページ

「あれんじ」 2018年7月7日号
【元気!の処方箋】
胃がんや大腸がんの早期発見に有効 内視鏡検査(治療)を正しく知ろう
| 胃がんや大腸がんの早期発見に役立つ内視鏡検査。機器や技術の発達などにより、以前より楽に受けられるようになったと聞きます。 今回は、内視鏡検査(治療)のメリット・デメリットなどについてお伝えします。 |
| 【はじめに】「胃カメラ」「大腸カメラ」と呼ばれる内視鏡検査 |
内視鏡検査とは、先端に小型のレンズを内蔵した直径1㎝程度の細長い管を、口あるいは肛門から挿入し、消化管(主に食道、胃、大腸)の内部を観察する検査です。一般には「胃カメラ」や「大腸カメラ」と呼ばれています。 |
| 【内視鏡のメリット・デメリット】 |
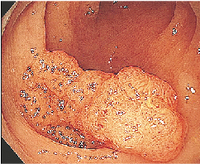
内視鏡検査で見つかった大腸ポリープ。がんが一部に混ざっている形をしています
◎メリット |

特殊光(NBI)で観察するとポリープの表面構造がはっきりします。黄色の線で囲んだ部分にがんがありそうです
|
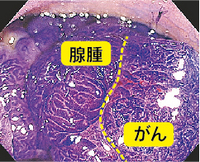
染色し拡大すると腺腫の一部にがんが混じっていることが分かりました。黄色の線より左が良性の腺腫、右ががんです
|
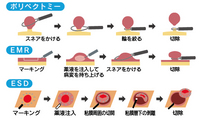
・おなかを切らず、体の負担が極めて少ない内視鏡治療 |
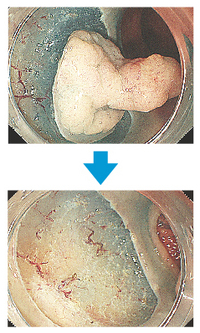
図1の早期がんもESDできれいに切除できました
|
△デメリット |
| 【内視鏡と大腸がん】 大腸がんの予防につながる 内視鏡による大腸ポリープの発見・切除 |
|
・ステージⅠの場合10年生存率は約95% |
| 【終わりに】 |
|
きちんとした情報を知れば、内視鏡検査に対する「怖い」「恥ずかしい」といった漠然としたイメージが変わり、その有益性を理解してもらえるのではないでしょうか。 |
| 執筆いただいたのは |

熊本大学光学医療診療部副部長
・日本内科学会 総合内科専門医、指導医 ・日本消化器病学会専門医、指導医、九州支部評議員 熊本大学医学部附属病院 |