すぱいすのページ

「あれんじ」 2010年12月4日号
【専門医が書く 元気!の処方箋】
生殖補助医療はいま
| 体外で卵子や精子、受精卵の操作を行うことで妊娠の手助けをする医療を指す「生殖補助医療(ART:Assisted Reproductive Technology)」という言葉を聞くようになりました。今回は、この医療技術の発達によって何ができるようになったのか。また、それに伴う問題は何かをお伝えします。 |
| はじめに |
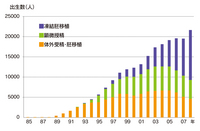
【図1. 生殖補助医療による出生数】
齊藤英和. ART登録システムとその登録データからわかるARTの現状. 日産婦誌 62:739-745, 2010を一部改変 2010年のノーベル医学・生理学賞は、英国のRG・エドワーズ博士に授与されました。エドワーズ博士は、故人であるステプトー博士と共に1978年に世界で初めてヒトの体外受精・胚移植に成功した人です。 |
| 「日本で行われている生殖補助医療」 |
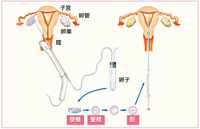
【図2】
日本産婦人科医会http://www.jaog.or.jp/JAPANESE/PUB/funin/chiryo/GIF/IVF-ET.htm ■体外受精・胚移植(図2) |
| 日本では認められていない生殖補助医療 |
|
■卵子提供 |
| おわりに |
|
ARTはわずか20年あまりの間に身近な医療技術となり、より多くの不妊に悩む方々の希望に応えるようになった反面、さまざまな倫理的問題を抱え込んでしまいました。日本でのARTのありようをどうするのか、正面から向き合った議論が必要です。 |
| 今回執筆いただいたのは… |

熊本大学医学部附属病院
産科婦人科 大場 隆 准教授 |